« Agir en faveur de la santé des exilé·e·s et défendre leurs droits »
Le Comede[1] est une association loi 1901 créée en 1979, qui intervient, de façon pluriprofessionnelle pour le soin et l’accompagnement des personnes exilées[2] en France. Il mène ses activités dans quatre régions en France : Ile-de-France, Auvergne Rhône Alpes, Provence-Alpes-Côte d’Azur et Guyane.
Structuré en quatre pôles – social & juridique, médical, santé mentale, et prévention & promotion de la santé – le Comede dispose de plusieurs espaces de consultation pluridisciplinaires, dont un centre de santé au sein de l’hôpital Bicêtre à Paris et un espace d’accueil et de consultations dans le premier arrondissement de Marseille.
Le Comede a, en complément, mis en place et progressivement renforcé, entre 2003 et 2012, un Centre-ressources, afin d’apporter aux différentes parties prenantes une expertise, des conseils et de nourrir ses actions d’accompagnement, de formation et de plaidoyer. Ce Centre-Ressources abrite depuis 2004 des Permanences téléphoniques, dont le fonctionnement et les enjeux sont présentés dans cette fiche de capitalisation. Le Comede a également développé des formations destinées aux professionnels susceptibles d’accompagner des personnes exilées dans leurs parcours de santé et mène un travail de plaidoyer et d’échanges avec les acteurs institutionnels de la Santé.
Il comprend également un Observatoire, alimenté par les professionnels des centres de soins et des permanences téléphoniques de l’association via la collecte et le renseignement de nombreuses données liées aux personnes accompagnées. Cela permet la production d’indicateurs en lien avec leurs histoires et leurs parcours (données démographiques, épidémiologiques, conditions et obstacles à l’accès aux soins et aux droits, etc.) qui permettent l’élaboration de rapports d’activité annuels très détaillés. L’ensemble de ce recueil et les expériences d’accompagnement des personnes exilées nourrissent enfin différentes publications dont le Guide Comede[3], des notes pratiques ou la revue « Maux d’exil », dont un numéro porte sur les parcours de personnes face au cancer[4].

« L’observatoire nous permet d’enregistrer, d’essayer de comprendre, de mettre en évidence les obstacles, ce qui ne va pas bien, et de s’adapter en conséquence. Les premières actions sont locales : on essaye de débloquer des situations, mais évidemment, ça va déboucher sur des actions institutionnelles, pas forcément toujours de plaidoyer mais, en tous cas, d’échanges avec les acteurs institutionnels, pour alerter. »
Olivier Lefebvre, Coordinateur médical national
| Plus de 7 700 personnes accompagnées en 2021 (hausse de 8% par rapport à 2020) | Activités portées en 2021 par 56 salarié·e·s et 39 bénévoles |
| – 36% de femmes – 30 ans d’âge médian – 12 mois de résidence en France en moyenne – 10% d’enfants mineurs et 8% de personnes âgées – 23% de demandeurs d’asile – Originaires en majorité d’Afrique de l’ouest, mais également du Maghreb et d’Asie du Sud | – 16 101 consultations et participations à des ateliers – 4 864 appels traités par les permanences téléphoniques – 135 demi-journées de formation effectuées – 20 séances d’enseignement – 36 interventions publiques – Participation à 43 groupes d’experts et collectifs |
Les activités de l’association visent à accompagner les personnes les plus vulnérables sur les plans social, médical et psychologique en complémentarité avec les acteurs institutionnels et associatifs.
Des permanences téléphoniques pour apporter soutien et expertise
Mises en place en 2004, les permanences téléphoniques du Comede représentent un espace de conseil et de soutien pour différentes catégories de publics :
- Les particuliers qui rencontrent des obstacles majeurs sur leurs parcours de santé et leurs proches (souvent lorsque la personne concernée parle peu ou mal le français)
- Divers professionnels intervenant pour la santé, l’accès aux soins et aux droits des personnes exilées : acteurs associatifs, assistantes sociales hospitalières, PASS[5], etc.
Cette activité représente, en 2021, 23% des actes et 57% des bénéficiaires du Comede (4 365 personnes).
Deux types de permanences sont proposées, sociojuridique et médicale/psychologique, qui apportent différents types de soutien et d’expertise :
| Type de permanence | Soutien et expertise |
| Sociale et juridique | « Pour l’accès aux soins, aux procédures d’obtention d’une protection maladie, aux dispositifs du droit au séjour pour raisons médicales, et aux autres prestations liées à l’état de santé des personnes étrangères » |
| Médicale et psychologique | « Pour l’orientation et l’accès aux soins en santé mentale, aux soins médicaux, à la prévention, aux bilans de santé, et aux aspects médico-juridiques pour le droit des personnes étrangères » |
Les permanences se sont développées avec le temps et comptent aujourd’hui 24 répondants téléphoniques (médecins, juristes, psychologues, travailleurs sociaux), toutes et tous expérimentés sur l’accompagnement des personnes en situation d’exil. Elles sont réparties entre un niveau national et quatre permanences régionales :
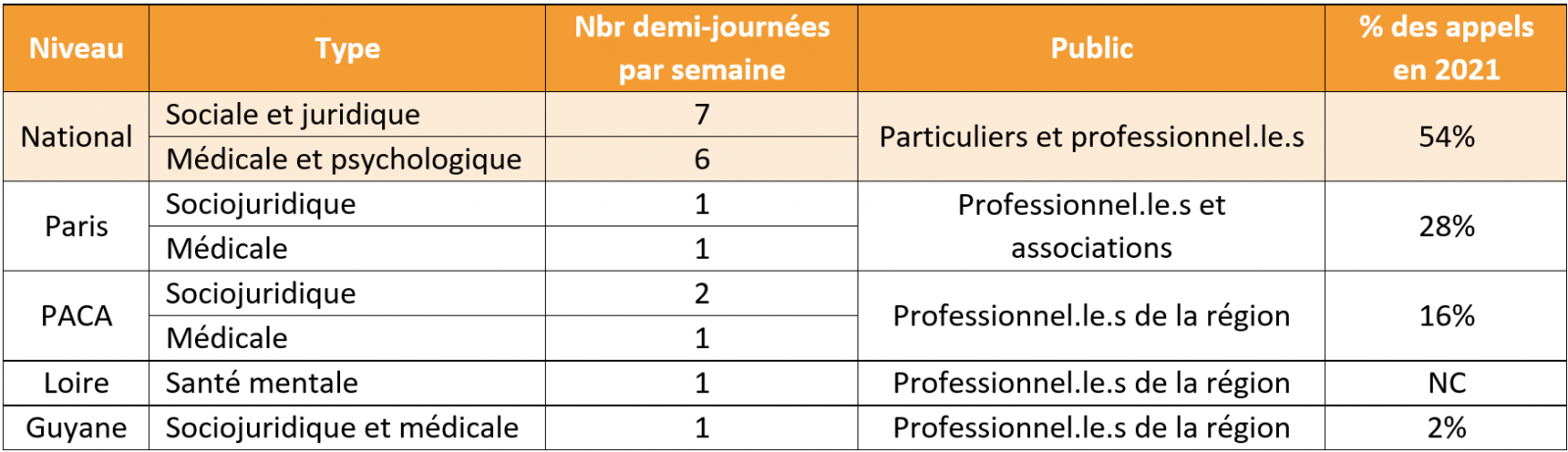
Les principales questions abordées lors des échanges téléphoniques concernent le droit au séjour pour raisons médicales (63%) et l’accès aux soins et à une protection maladie (10%). Les appels proviennent principalement de 6 régions (Ile-de-France, PACA, Guyane, Auvergne Rhône-Alpes, Occitanie et Hauts-de-France). Il a été constaté par l’équipe que la présence physique d’une permanence téléphonique dans une région entrainait une hausse des appels des professionnels de cette région, par effet de réseau.
Les entretiens durent entre 20 et 40 minutes environ et donnent lieu à un travail de suivi. Cette activité de suivi prend autant de temps que l’activité de répondant. Il s’agit en effet, au-delà de la restitution des échanges, d’aller chercher ou vérifier certaines informations, de se concerter avec ses collègues le cas échéant, afin d’apporter une réponse précise à l’appelant, sans le noyer d’informations non pertinentes. Si, parfois, un seul échange permet de répondre aux questionnements de l’appelant, il peut également se mettre en place un suivi plus long pendant plusieurs semaines ou mois qui s’appuie, selon les besoins, sur des échanges pluridisciplinaires au sein du Comede. C’est notamment le cas de 60% des appels au Comede PACA.
Les particuliers concernés par ces appels présentent des caractéristiques différentes de ceux accueillis dans les lieux de consultations. Ils sont notamment plus âgés (37 ans en moyenne) et moins vulnérables : ils peuvent par exemple être présents depuis plus longtemps en France (4 ans de présence en France en moyenne, 2 ans en médiane), ils ont eu plus de temps pour s’y stabiliser. Les permanences téléphoniques sont globalement sollicitées plus tardivement dans les parcours de ces personnes.
Exemples de facteurs de vulnérabilité des personnes exilées
- Allophone
- Isolement relationnel
- Difficultés à se déplacer
- Absence de protection maladie
- Séjour irrégulier
- Absence d’hébergement stable
- Très faible niveau de ressources
- Déficit d’alimentation
- Etc.
Une autre différence concerne les pathologies concernées. Si les troubles psychiques, très présents également pour les consultants, représentent la principale pathologie dans le cadre des permanences téléphoniques (16%), viennent ensuite les cancers (11% pour 299 personnes en 2021) puis les maladies cardiovasculaires (9%). Les cancers représentant une part importante des appels, alors que ces pathologies sont très peu vues dans le cadre des consultations. En général, le cancer a été diagnostiqué dans le pays d’origine et les personnes sont souvent à des stades avancés de leur maladie.
Exemples de déterminants de la santé des personnes exilées
- Bouleversement de l’exil
- Impacts traumatiques des persécutions
- Discriminations
- Xénophobie
- Exclusion liée à la précarité administrative
- Pathologie corrélée à la région d’origine mais découverte en général en France (psycho-trauma, maladies chroniques ou infectieuses)
- Représentations sur les soignés et les soignants
- Etc.
Entretien téléphonique « type »
Les particuliers sont souvent informés de ce dispositif via le bouche à oreille mais également par les associations partenaires, les lieux de consultation même du Comede, des services public de santé, des avocats, etc.
Les professionnels appelants sont également orientés vers les permanences téléphoniques par le bouche à oreille, mais également par la présentation de ce dispositif lors des formations organisées par le Comede ou des réunions entre partenaires.
Même si chaque appel peut être spécifique, les échanges suivent en général ces différentes étapes :
- Présentation de la situation par l’appelant
- Reprise de l’entretien par le répondant afin de s’assurer de collecter l’ensemble des informations nécessaires à la compréhension de cette situation, comme la date d’entrée en France, le motif de la venue, la nationalité, l’âge, l’information sur la légalité du séjour, l’existence d’un visa, les ressources, la présence de membres de la famille en France, l’existence d’un emploi, etc.
- Si le répondant est un médecin, il évalue la situation médicale : son urgence, le besoin de prise en charge et sa possibilité de prise en charge dans le pays d’origine. En effet, le code de l’entrée du séjour des étrangers et des demandeurs d’asile (CESEDA)[6] indique qu’un titre de séjour est prévu « pour toute personne dont l’état de santé nécessite une prise en charge médicale, dont le défaut pourrait entrainer des conséquences d’une exceptionnelle gravité, et que la personne ne puisse, effectivement, bénéficier du traitement dans son pays d’origine ».
- Pour les répondants sociojuridiques, il s’agit notamment de faire un bilan des droits de la personne et de comprendre la chronologie de son parcours pour, notamment, comprendre à quelles dates les droits à l’assurance maladie ou à l’aide médicale d’état sont ouvrables ou peuvent être ouverts.
Quelques exemples de parcours de personnes en situation d’exil et faisant face aux cancers, suivies dans le cadre des permanences téléphoniques
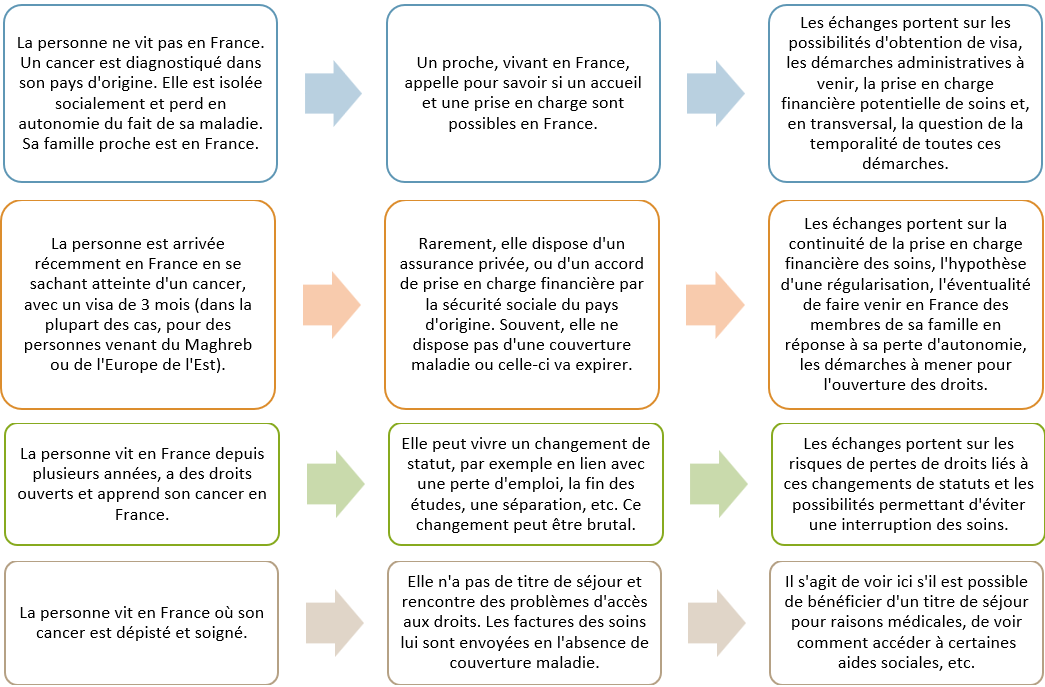
D’autres questions peuvent être abordées dans le cadre des permanences téléphoniques :
- Des proches ou des professionnels, dont, notamment d’autres associations ou dispositifs d’hébergement (CADA, CHRS, etc.) ne disposant pas de compétences médicales, souhaitent collecter des informations sur la pathologie.
- Plus spécifiquement, les proches peuvent appeler pour connaître leurs droits en tant qu’aidants d’une personne malade[7].

« Quand les proches appellent, ils ont le diagnostic : soit au pays, soit en France. La question c’est : « maintenant, comment il fait pour se soigner ? » L’inquiétude principale, c’est : « qui va payer les soins ? » parce que le proche, qui peut être de la famille, est très inquiet sur le sujet. En général, les gens ont des rendez-vous, ils peuvent payer la première consultation. Donc, on va accompagner cette entrée dans le soin, mais souvent, ce n’est pas le seul critère, c’est tout ce qu’il y a autour. C’est : « oui, mais en attendant, le monsieur, je ne vais pas pouvoir le garder à la maison », « comment il va faire pour manger ? », « pour s’habiller, il n’a pas d’argent », « je ne vais pas pouvoir l’accompagner tout le temps, il ne parle pas français ». Tout revient sur les facteurs de vulnérabilité, évidemment ! C’est pour ça qu’ils appellent. Ce n’est pas seulement la chimio, c’est aussi tout ce qui va autour. Quand on opère quelqu’un et qu’on le laisse sortir à la rue, ça n’a pas de sens. Et ce n’est pas toujours anticipé. Et puis, évidemment, la régularité du séjour : comment est-ce qu’il peut avoir des papiers parce qu’il est malade et qu’il doit rester en France ? »
Olivier Lefebvre, Coordinateur médical national du Comede
Accompagner les équipes des établissements de soins
Les équipes hospitalières peuvent recourir à l’expertise du Comede lorsqu’elles rencontrent des situations particulièrement complexes ou nouvelles. Il ne s’agit par pour le Comede de se substituer au travail des services sociaux de ces établissements mais de les accompagner via les permanences téléphoniques dans le suivi de ces situations particulières et ses conséquences (étapes, aides possibles, droit au séjour pour étranger malade, etc.).
Au Comede PACA, l’accompagnement pour les parcours liés au cancer est relativement court, entre un mois et un an maximum (certains accompagnements, en lien avec d’autres pathologies, peuvent durer plusieurs années). La permanence téléphonique est régulièrement sollicitée par une équipe du service social de l’Institut Paoli-Calmettes[8]. Cette équipe a été formée par le Comede ; elle appelle principalement pour des conseils sur des points particuliers des parcours. Au Comede PACA, le cancer représente environ 10% des appels.

« Pour les personnes atteintes d’un cancer, nous sommes plus souvent appelés par des institutions privées. […] Ils s’intéressent parfois à savoir si la prise en charge des patients va exister et durer. Et, ce qui n’est pas évident, éventuellement, pour nous, c’est la réponse qu’on va leur donner. Est-ce que ça ne va pas les conduire à les exclure des soins ? C’est clair que ça arrive avec le public concerné. Dans ces cas-là, ils vont les orienter vers l’hôpital public, alors qu’ils ont les mêmes possibilités de prise en charge, via le DSUV par exemple. »
Benjamin Demagny – Coordinateur du Comede PACA
Les répondants téléphoniques du Comede constatent de plus en plus de difficultés dans les parcours des personnes exilées[9]. En ce qui concerne le cancer, comme les autres maladies chroniques, les particularités vont porter sur le coût important et la durée des soins, liées aux enjeux de prise en charge financière. Cette question du financement des soins est de plus en plus prégnante dans les services hospitaliers comme dans les cliniques privées et il peut exister une certaine pression pour que la question financière précède celle de la prise en charge.
Cela peut entrainer des pertes de chance pour les patients confrontés à des retards dans leur prise en charge (voir des refus de soins et réorientation vers d’autres services), dans l’attente d’éclaircissements sur leur situation administrative. On peut constater également des interruptions de soins si des changements majeurs d’ordre administratif viennent complexifier la question de leur financement.
L’accompagnement par le Comede des personnes exilées faisant face à un cancer ou de leurs proches peut ainsi nécessiter une intervention auprès des équipes soignantes, administratives ou de direction des établissements pour débloquer certaines situations, apporter des solutions aux questionnements d’ordre administratif, etc.
Exemples de modalités de sensibilisation et d’accompagnement des équipes hospitalières par le Comede
Des présentations en staff de services hospitaliers par des membres du Comede permettent de lever un certain nombre d’idées reçus, de répondre à certaines inquiétudes des équipes et de présenter les différentes solutions possibles pour le financement des soins.
Les médecins du Comede peuvent être également amenés à aller à la rencontre de leurs homologues dans les établissements de soins pour leur expliquer ce qu’il est possible d’activer, comme le Dispositif de soins urgents et vitaux (DSUV) notamment, ou, dans certains cas, leur rappeler le code de déontologie médicale afin de replacer la question de l’intérêt médical du patient et l’importance de la continuité des soins avant les questions de financement.
Concernant les services financiers, Didier Maille indique qu’il peut être très intéressant de travailler avec eux sur des dossiers et les aider, dans certains cas, à recouvrer un nombre important de recettes liées à des séjours de personnes exilées. Il peut notamment s’agir de se mettre en lien avec l’assurance maladie du pays d’origine de la personne.
Divers dispositifs de partage des expériences d’accompagnement
Le fait de travailler de façon pluridisciplinaire dans les accompagnements, lorsque cela est pertinent ainsi que divers dispositifs mis en place au sein du Comede permettent de partager les expériences vécues par les personnes accompagnées et d’en tirer des enseignements pour les diverses activités de l’association.

« Les situations rencontrées par les patients nourrissent les répondants pour accompagner de nouveaux cas, pour affiner nos techniques d’entretien, ajuster nos grilles de questions et travailler sur notre observatoire afin de préciser ce qu’il est intéressant de mesurer, tout cela pour nourrir ensuite nos réflexions et notre plaidoyer. »
Didier Maille, Coordinateur du pôle social et juridique
| Dispositif | Fréquences | Modalités |
| Echanges par mail | En fonction des situations rencontrées | Le mail est adressé à un répondant en particulier mais tous les autres répondants sont en copie et peuvent suivre les échanges |
| Debriefing avec les répondants téléphoniques | Chaque semaine | Animation par les référents des pôles médical et socio-juridique pour partager les situations en cours, les actualités, etc. |
| Réunion avec tous les répondants | Chaque mois Le jeudi après midi | Étude collégiale de cas clinique choisis en amont |
La dimension pluridisciplinaire est prépondérante au Comede et permet de s’assurer de la juste réponse aux situations rencontrées par les personnes exilées. L’élaboration collégiale de la réponse est également jugée déterminante pour l’équipe du Comede.
Il est notamment fréquemment discuté la question du « jusqu’où on va » dans l’accompagnement. Un des intérêts des permanences téléphoniques réside dans le fait que les personnes restent actrices de leurs parcours et/ou que les professionnels appelants poursuivent leur accompagnement, avec le soutien du Comede (conseils, courriers types, orientations, etc.). Il manque en revanche la dimension humaine de l’accompagnement : il est ainsi majeur de pouvoir orienter les particuliers vers les bons partenaires en fonction de leurs souhaits et besoins. L’existence de permanences téléphoniques en région s’inscrit dans le souhait de bien connaître les acteurs des territoires afin de faciliter ces orientations.
L’expérience des répondants téléphoniques bénéficie également des enseignements liés aux activités de formation du Comede : les professionnels formés peuvent partager des cas très concrets qui peuvent ensuite être diffusés au sein du Comede. Ces formations permettent également de faire connaître les permanences téléphoniques aux équipes des partenaires.
La pratique des répondants téléphoniques du Comede s’appuie également sur les expériences des personnes accueillies dans les lieux de soins de l’association.

« Je pense que c’est bien d’avoir une permanence téléphonique qui est ancrée dans un lieu qui a une pratique également, qui accueille le public. Cela permet de se nourrir des cas rencontrés dans le cadre des consultations pour l’accompagnement téléphonique. Il faut s’ancrer dans une connaissance de terrain. »
Benjamin Demagny – Coordinateur du Comede PACA
Enfin, le recueil de l’expérience des personnes accompagnées est effectué de façon informelle tout au long de l’accompagnement, notamment afin de s’assurer des réussites et des difficultés rencontrées, des leviers qu’il a été juste d’activer, etc. S’il est ainsi difficile pour le Comede d’organiser la participation active des personnes accompagnées dans l’organisation des permanences téléphoniques, une grande attention est portée à leurs retours sur cet accompagnement.
Obstacles dans les parcours des personnes exilées face au cancer
On l’a vu, les personnes en situation d’exil font face à de nombreux obstacles dans leurs parcours de soins : précarité administrative et sociale, barrière de la langue[10], dématérialisation des services publics[11] rendant les démarches très complexes pour un public notamment allophone, multiples traumatismes[12] potentiellement vécus dans le pays d’origine, sur le parcours de migration et en France, contexte français de plus en plus sévère concernant l’accueil des personnes exilées, part de plus en plus importante de la dimension financière dans les établissements de soins, etc. Concernant le cancer, plusieurs constats plus spécifiques sont partagés par l’équipe du Comede.
Les parcours de soins face aux cancers sont longs et très onéreux, ce qui peut rendre encore plus fortes les difficultés liées à la prise en charge dans les établissements de soins.
- Les services sociaux des hôpitaux sont souvent débordés, ne connaissent pas toutes les subtilités, ne sont pas nécessairement formés à l’accompagnement des personnes exilées dans leurs démarches administratives et juridiques, peuvent avoir des consignes diverses de leur direction ou du service financier ou considérer que cette dimension juridique ne rentre pas dans leurs missions, etc. Le Comede propose des formations et un soutien dans la durée via les permanences téléphoniques afin de ne pas se substituer à leur travail. Cependant, les services sociaux peuvent décider d’orienter les patients vers d’autres associations, qui vont à leur tour se tourner vers le Comede pour les enjeux liés au parcours de soins. Le positionnement du Comede est ainsi parfois complexe à trouver, et la dimension collégiale des prises de décision sur le niveau de soutien prend ici toute son importance.
- Il existe en particulier des risques dans la continuité des soins, notamment si la personne passe d’un statut régulier à irrégulier pendant son parcours de soins. Si cet enjeu de la continuité n’est pas anticipé, les personnes prises en charge dans un service de cancérologie peuvent être réorientées vers la PASS de l’établissement (comme elle a perdu ses droits, elle ne peut plus être suivie par l’assistante sociale du service), ce qui peut avoir un impact sur sa prise en charge. Normalement, cette continuité est garantie du point de vue administratif, mais il peut y avoir des couacs… Le Comede est ainsi souvent contacté pour aider à anticiper les changements de statut et garantir cette continuité de la prise en charge.
Selon l’équipe du Comede, les acteurs de la cancérologie se mobilisent moins que dans d’autres spécialités sur les enjeux et obstacles liés aux parcours de soins des personnes en situation d’exil. La permanence téléphonique nationale a dans ce sens permis de mettre en lumière une certaine tendance aux refus de soins face aux cancers, grâce aux retours des particuliers. Cela a pu nourrir le plaidoyer de l’association auprès des établissements de cancérologie et de sensibilisation des équipes médicales et soignantes, d’envisager des formations pour les services sociaux hospitaliers en lien avec cette spécialité, d’échanger avec les associations de ce secteur. Ce travail, parfois de fourmi, de sensibilisation et de plaidoyer reste nécessaire dans un contexte de plus en plus difficile pour les parcours de soins des personnes en situation d’exil en France.
[1] https://www.comede.org/presentation/
[2] https://www.comede.org/qui-sont-ils/
[3] https://www.comede.org/guide-comede/ et https://guide.comede.org/
[4] https://www.comede.org/wp-content/uploads/2017/04/Maux-dexil-n%C2%B053-Cancers.pdf
[5]https://solidarites-sante.gouv.fr/systeme-de-sante-et-medico-social/parcours-de-sante-vos-droits/modeles-et-documents/article/les-permanences-d-acces-aux-soins-de-sante-pass
[6] https://www.legifrance.gouv.fr/codes/texte_lc/LEGITEXT000006070158/
[7] A part pour les parents d’enfants malades pour lesquels il existe un dispositif spécifique, les autres proches s’inscrivent dans le cadre général en matière de droit au séjour, quel que soit le niveau d’autonomie de la personne malade.
[8] https://www.institutpaolicalmettes.fr/
[9]Cet article permet de prendre connaissance de ces obstacles rencontrés par les personnes en situation d’exil : https://www.comede.org/download/acces-aux-droits-acces-aux-soins-quels-obstacles-pour-les-migrants/
[10] la HAS recommande leur recours à l’interprétariat : https://www.has-sante.fr/jcms/c_2746031/fr/interpretariat-linguistique-dans-le-domaine-de-la-sante
[11] https://www.defenseurdesdroits.fr/fr/rapports/2022/02/rapport-dematerialisation-des-services-publics-trois-ans-apres-ou-en-est-on
[12] https://www.irdes.fr/recherche/2022/qes-266-une-personne-sans-titre-de-sejour-sur-six-souffre-de-troubles-de-stress-post-traumatique-en-france.html


