Présentation de l’intervention

Filieris est un groupe de santé proposant une offre de soins diversifiée : centres de santé, établissements de soins et médico-sociaux, services. Géré par la CANSSM, organisme de la sécurité sociale du régime minier, Filieris est principalement implanté dans les anciens bassins miniers. Ses structures sont ouvertes à toute la population, quel que soit le régime de sécurité sociale du patient. Filieris est le porteur du projet Je t’aime mon cœur (JTMC).
L’Ireps Grand Est est une association de loi 1901 résultant de la fusion en 2018 des Ireps de Champagne-Ardenne, Lorraine et Alsace. Elle est composée de 43 salarié·e·s et est implantée dans l’ensemble de la région Grand Est. L’association participe à la réduction des inégalités sociales et territoriales de santé et à l’amélioration de la santé des populations par une offre de services de qualité et de proximité en promotion de la santé. Elle est le coordonnateur du programme Je t’aime mon cœur.
Contexte
Le Bassin Houiller lorrain est un territoire présentant des indicateurs de précarité socio-économique et de mortalité et morbidité par maladies neurocardiovasculaires élevés. Ainsi, en 2009, les maladies neurocardio-vasculaires représentaient la deuxième cause de mortalité en Lorraine, avec environ 5 640 décès annuels[1].
Face à ce constat, le Groupement Régional de Santé Publique (GRSP) a lancé cette année-là un appel à projets ciblant ce territoire. Six acteurs, parmi lesquels Filieris et l’Ireps Grand Est, se sont unis pour répondre à cet appel à projets et ont ainsi conçu le programme Je t’aime mon cœur. Le GRSP a accordé la subvention demandée pour le programme, tout en demandant à élargir le projet dès son démarrage à trois territoires supplémentaires. Le programme a donc été initialement implanté sur quatre territoires : le Bassin Houiller, le Pays de Sarreguemines, le Pays du Saulnois et le Bassin de Briey. Il s’est étendu en 2014 à deux nouveaux territoires : Sarrebourg et Longwy / Mont-Saint-Martin. Le programme couvre donc six territoires.
A présent, une implantation du programme à Metz est envisagée dans le cadre du Contrat Local de Santé. Cette nouvelle implantation constitue un enjeu, car elle concerne un territoire urbain et non rural comme les précédents, présentant donc des caractéristiques différentes (ex. une offre plus forte de prévention et de soins préexistante sur le territoire).
Objectifs
Le programme Je t’aime mon cœur offre la possibilité aux personnes de 30 à 65 ans présentant au moins un facteur de risque neurocardiovasculaire qui souhaitent y adhérer, d’être accompagnées par une équipe pluridisciplinaire (appelée « cellule éducative ») durant 6 mois, et cela, sans frais.
L’objectif général de Je t’aime mon cœur est de renforcer la qualité de vie des adhérents durant leur parcours dans le programme. Plus spécifiquement, le programme vise à :
- Renforcer l’offre d’accompagnement sur la réduction des risques neurocardiovasculaires sur les territoires
- en renforçant les connaissances et compétences des professionnels du programme (promotion de la santé, entretien motivationnel…),
- en renforçant l’accessibilité géographique, physique, financière et socioculturelle au programme Je t’aime mon cœur
- en améliorant la coordination et l’articulation du programme avec les différents partenaires et dispositifs territoriaux en lien avec la santé sur les territoires concernés,
- en renforçant la pluridisciplinarité des professionnels sur chaque cellule éducative
- en améliorant la lisibilité des structures existantes (de santé, sociales, associatives, les collectivités…) sur les territoires auprès des professionnels du programme afin d’améliorer la qualité de l’orientation,
- en améliorant la visibilité du programme auprès des acteurs locaux.
- Renforcer les comportements protecteurs en matière de santé neurocardiovasculaire des adhérents par le renforcement de leurs savoirs, savoir-faire, savoir-être et de leur pouvoir d’agir en matière de santé neurocardiovasculaire.
Calendrier

Principaux acteurs et partenaires
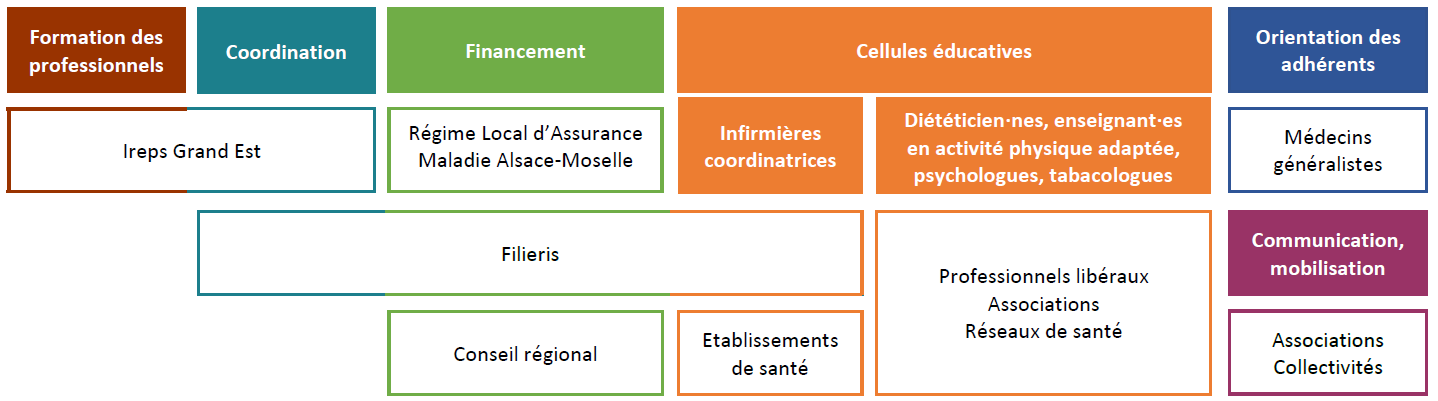
Une cellule éducative, parfois deux, est mise en place sur chaque territoire d’implantation. En principe, elle se compose d’une ou deux infirmières coordinatrices, d’un·e diététicien.ne, d’un·e psychologue, d’un·e tabacologue et d’un·e enseignant·e en activité physique adaptée. Des adaptations ont été réalisées sur certains territoires.
Filieris, en tant que porteur et financeur, réalise la coordination administrative et financière du programme Je t’aime mon cœur. Cela inclut notamment le lien avec les autres financeurs du programme, le conventionnement des partenariats, et le règlement des professionnels et structures partenaires. Filieris met également à disposition plusieurs de ses salariées en tant qu’infirmières coordinatrices, ainsi que des locaux pour certaines cellules éducatives.
La coordination technique et logistique du programme est assurée par l’Ireps Grand Est. Il s’agit de faire le lien entre les cellules éducatives des différents territoires, et de réaliser l’ensemble des missions transversales : animation des instances de gouvernance, formation des professionnels, journées d’échanges de pratiques, évaluation du programme, communication. C’est également l’Ireps Grand Est qui gère le numéro de téléphone du programme, permettant aux adhérents de disposer d’informations complémentaires, ainsi que de formuler leur demande pour intégrer le programme et prendre un premier rendez-vous avec une infirmière coordinatrice.
Les partenariats sont au cœur du programme Je t’aime mon cœur. Filieris possède une force importante de mobilisation des médecins et établissements de santé, atout mis à profit afin de conventionner avec ces acteurs notamment dans le cadre du recrutement d’infirmier·es coordinateur·rices, ainsi que pour la mobilisation de médecins généralistes qui pourront repérer et orienter des personnes présentant au moins un facteur de risque neurocardiovasculaire vers le programme Je t’aime mon cœur.
D’autres collaborations avec des professionnels et structures du territoire permettent de compléter les équipes des cellules éducatives. Des partenariats avec des collectivités et associations sont également développés pour communiquer auprès des populations sur le programme, afin d’en améliorer la visibilité et la lisibilité. Les professionnels du programme peuvent développer des partenariats en autonomie, en saisissant les opportunités sur le territoire (ex. nouveau club d’athlétisme), en allant à la rencontre et nouant des liens avec les acteurs locaux. Ces partenariats permettent un renforcement de l’offre pour pérenniser les changements suite au programme, et lever les freins des adhérents (ex. création de créneaux horaires plus accessibles par un Club Cœur et Santé du fait de l’orientation de nombreux adhérents vers celui-ci, favorisant ainsi le maintien d’une activité physique).
Les infirmières coordinatrices disposent d’un temps de travail dédié au programme Je t’aime mon cœur, pouvant aller de 0.2 à 0.8 etp. Elles Ils ont pour mission de réaliser les entretiens initiaux et de suivi des adhérents et de les orienter vers les autres professionnels de la cellule éducative selon leurs besoins, coordonnant l’équipe et la prise en charge des adhérents sur leur territoire. Elles effectuent également, avec le soutien de la coordinatrice Ireps du programme, des activités de communication grand public, de mobilisation des médecins (visites, appels…), d’évaluation (remplissage des outils d’évaluation), de développement (force de proposition dans la création d’outils, le soutien des partenariats). Un temps de travail de 0.2 etp apparaît toutefois trop juste, ne permettant pas de soulager suffisamment l’infirmière de ses autres missions pour se consacrer à Je t’aime mon cœur. Les autres professionnels des cellules éducatives, quant à eux, sont rémunérés à la consultation réalisée.
Principaux éléments saillants
Élaboration du projet
Dans le cadre de l’élaboration du projet et de son évolution au fil des ans, le comité scientifique mis en place, composé notamment de médecins généralistes et spécialistes, a joué un rôle phare. En effet, il permet :
- d’apporter une légitimité scientifique aux stratégies déployées dans le cadre du projet. Ainsi, la feuille de repérage utilisée par les médecins généralistes pour orienter les personnes a été co-construite en se basant sur les recommandations de la Haute Autorité de Santé en matière de facteurs de risque cardiovasculaire, et le comité aura vocation à faire évoluer cette fiche au regard des nouvelles recommandations formulées.
- de mobiliser des pairs (professionnels de santé) sur le territoire.
- de faire du plaidoyer pour le programme au sein des différentes instances du territoire auxquelles ses membres participent (ex. Groupements Hospitaliers de Territoire (GHT), conseils d’administration d’organismes de santé tels que la CPAM).
Le nom et les visuels de communication du programme ont été imaginés par des habitants du territoire, usagers du Club Cœur et Santé de Freyming-Merlebach, permettant ainsi la participation de personnes éligibles pour adhérer au programme, et de créer une communication adaptée au public ciblé.
Stratégies mises en œuvre
Dans le cadre de l’accompagnement des adhérents
L’accompagnement proposé suit les étapes suivantes :
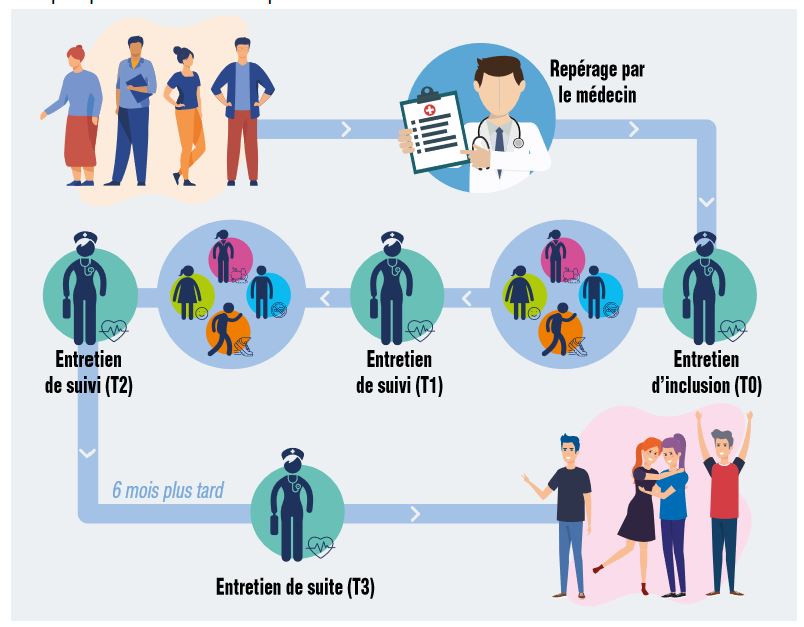
Deux entrées dans le programme Je t’aime mon cœur sont possibles :
- Le patient a entendu parler du programme grâce au bouche-à-oreille ou aux campagnes de communication, il souhaite participer au programme et en parle à son médecin ;
- Le médecin parle du programme au patient.
Dans les deux cas, le médecin remplit alors la feuille de repérage des risques cardiovasculaires conçue dans le cadre du programme et la remet à son patient, pour lui permettre d’intégrer le programme.
Le parcours de l’adhérent dure environ 6 mois, et est jalonné d’entretiens avec l’infirmière coordinatrice. Ces entretiens visent à échanger sur ses motivations, ses objectifs co-construits lors de l’inclusion dans le programme pour mieux gérer ses facteurs de risque neurocardiovasculaire en maintenant une bonne qualité de vie, ainsi que sur le déroulement puis les résultats de l’accompagnement proposé. Au cours de son parcours, l’adhérent peut consulter, selon ses besoins, les différents professionnels qui vont l’aider à atteindre ses objectifs fixés : un·e diététicien·ne (6 rendez-vous max.) ; un·e psychologue (10 rendez-vous max.) ; un·e enseignant·e en activité physique adaptée (3 rendez-vous) et/ou un·e tabacologue d’un réseau, selon les modalités d’accompagnement du réseau mobilisé.
Six mois après la fin de l’accompagnement, un entretien de suite (T3) est réalisé, physiquement ou par téléphone, afin d’échanger avec l’adhérent sur cette période d’autonomie, valoriser les succès maintenus et comprendre les raisons des objectifs délaissés, remotiver l’adhérent à poursuivre sa démarche et si besoin, envisager une possible ré-inclusion.
Lorsque les infirmières coordinatrices disposent d’une bonne connaissance des acteurs et dispositifs du territoire tant des secteurs sanitaire que social (épicerie sociale, aide aux victimes…), elles sont à même d’orienter et d’accompagner pas à pas les adhérents dans cette orientation, en apportant l’ensemble des informations nécessaires (missions, interlocuteur à contacter, documents nécessaires…). Cela contribue à la réduction les inégalités sociales de santé en agissant sur la littératie en santé (c’est-à-dire en facilitant l’accès, la compréhension, l’évaluation et la mobilisation des informations pour la santé), et en permettant une prise en compte globale de la personne.
Dans le cadre de l’implantation et la coordination du programme
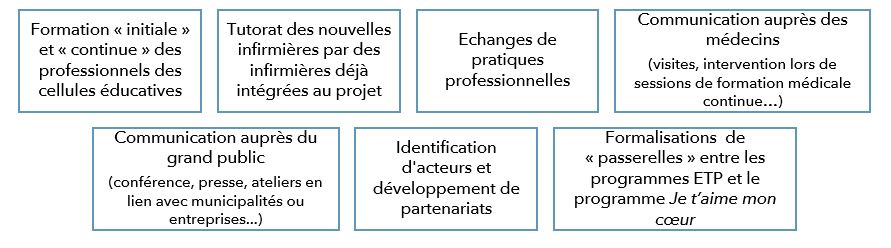
Les infirmières coordinatrices, lorsqu’elles intègrent le programme, sont formées à l’éducation pour la santé et la promotion de la santé, à l’entretien motivationnel, au fonctionnement du programme et des outils de suivi et d’évaluation. Par la suite, elles bénéficient de formations sur les stratégies d’accompagnement des adhérents et de mobilisation du public, et sur l’approfondissement de notions (ex. motivation).
L’ensemble des professionnels des cellules éducatives participent à des temps de sensibilisation à l’éducation et la promotion de la santé, au changement de comportement et aux techniques d’entretien, ainsi que de présentation des partenaires et des dynamiques locales.
Les temps d’échanges de pratiques professionnelles permettent aux équipes de développer une culture commune :
- La culture d’équipe, au sein des cellules éducatives ;
- La culture disciplinaire, entre professionnels d’une même discipline des différents territoires.
Ils permettent également de favoriser l’interconnaissance des missions de chacun, et ainsi promouvoir le travail de l’un et l’autre pour simplifier l’orientation des adhérents, voire de l’ensemble de leur patientèle.
L’identification d’acteurs et le développement de partenariats sont essentiels pour l’implantation du programme Je t’aime mon cœur sur le territoire, afin qu’il s’inscrive dans la dynamique territoriale existante, la pérennise et la renforce. Il s’agit donc d’aller à la rencontre et de favoriser l’interconnaissance avec des municipalités, des réseaux de santé et programmes d’éducation thérapeutique du patient (ETP) existants, ainsi que des associations et des professionnels qui œuvrent dans les champs de la santé, du social, du médico-social, du bien-être…
Le programme Je t’aime mon cœur se positionne en complémentarité des programmes d’éducation thérapeutique du patient (ETP) initiaux. Il peut venir en aval de ces programmes, tel un programme d’ETP de suivi[2], mais aussi parfois en amont (ex. personne qui ne se sent pas prête à intégrer un programme ETP). Sur les territoires où il n’existe pas de programme ETP, Je t’aime mon cœur pallie à ce manque.

| Agir favorablement sur le gradient social de santé[3], signifie améliorer l’état de santé de l’ensemble de la population, tout en favorisant la réduction des écarts de santé entre les groupes sociaux. En ce sens, agir exclusivement auprès et avec les populations les plus défavorisées ne suffit pas. Il est nécessaire de proposer des actions universelles à l’ensemble de la population, en adaptant et intensifiant les modalités selon les besoins spécifiques, capacités et environnements des différents sous-groupes de la population. Ainsi, Je t’aime mon cœur cible les populations intermédiaires (ouvrières, sans emploi, retraitées…) qui présentent plus de facteurs de défaveur que les classes supérieures, et qui n’ont souvent pas les moyens de consulter des professionnels non-remboursés par la sécurité sociale. Il s’agit ainsi de s’assurer de l’accessibilité du programme à différents niveaux : – Accessibilité financière : il est basé sur la gratuité des consultations pour les adhérents – Accessibilité géographique : – des locaux disposant d’un accès aisé en véhicule (ex. parking) et situés à proximité des transports en commun, pour ne pas freiner les personnes ne disposant pas de véhicule, sont privilégiés – les maisons de santé pluridisciplinaires (MSP) sont identifiées comme une structure idéale pour implanter le programme, puisque les professionnels sont regroupés en un même lieu, ce qui est facilitant pour les adhérents – une permanence délocalisée est mise en place sur certains territoires pour une meilleure couverture géographique et une plus grande proximité – Accessibilité socio-culturelle : implantation extrahospitalière (se rendre à l’hôpital pouvant effrayer ou rebuter), langage accessible et adapté dans la présentation du programme et lors des consultations – Accessibilité temporelle : plages horaires de consultations suffisamment larges ou réparties dans la semaine pour limiter les freins liés aux éventuelles contraintes des adhérents en termes de disponibilité (ex. horaires de travail). |

« Même si c’est gratuit, il y a des gens qui se disent : ‘‘Aller voir une dièt’, c’est pas pour moi. Je ne vais pas comprendre, c’est pas mon milieu, je vais me sentir décalé’’. Ce sont des freins socio-culturels.»
Carole Gravatte, chargée de projets et d’ingénierie en éducation et promotion de la santé
Partenariats
Qu’il s’agisse de professionnels de la cellule éducative ou de médecins généralistes, il apparait important de s’appuyer sur des professionnels déjà implantés sur le territoire, possédant un lieu d’exercice, une patientèle, voire une renommée, bien identifiés sur le territoire, afin de favoriser les inclusions d’adhérents, notamment lors de l’ouverture d’une nouvelle cellule éducative.
Les groupes hospitaliers et établissements de santé constituent des forces vives sur les territoires. Ils peuvent comporter des services de cardiologie et de tabacologie, particulièrement désignés pour une orientation vers et depuis le programme JTMC. Ils sont en capacité de mettre des infirmières à disposition pour prendre part au programme. Ainsi, les infirmières coordinatrices exerçant dans des services de cardiologie apparaissent comme un atout, car elles disposent d’un lien de confiance avec les cardiologues qui orienteront plus facilement leurs patients éligibles vers le programme, voire peuvent mobiliser et orienter des adhérents dans le cadre de leur pratique. Les établissements de santé sont également d’importants employeurs dans ces territoires d’implantation ruraux, et peuvent communiquer sur le programme auprès de leurs salariés, qui pourraient s’avérer éligibles pour adhérer au programme.
Les infirmières coordinatrices ont un rôle pivot dans le programme Je t’aime mon cœur. Elles ont de nombreuses activités à réaliser, ce qui nécessite qu’elles soient dynamiques, forces de proposition et en capacité d’animer leur équipe, en plus de disposer des compétences interpersonnelles nécessaires à l’accueil des adhérents. Les infirmières souhaitant s’impliquer dans le programme ont souvent de l’expérience et désirent une prise d’autonomie et de responsabilité dans leur pratique professionnelle. Faute de parvenir à recruter un·e infirmier·e, il est toutefois arrivé qu’un autre professionnel de la cellule éducative ait l’opportunité de reprendre cette fonction de coordination.
Concernant les consultations en tabacologie, celles-ci ne sont pas financées dans le cadre de Je t’aime mon cœur, et sont réalisées par des professionnels exerçant dans des dispositifs disposant de financements par ailleurs (réseaux de santé tabacologues, service tabacologie de centres hospitaliers…). De ce fait, les différentes cellules éducatives peuvent comporter ou non un·e tabacologue, selon le souhait de ces professionnels de s’impliquer au sein du programme et d’intégrer la cellule éducative. Lorsque ce n’est pas le cas, les adhérents du programme sont orientés vers les réseaux existants. Cependant, cela peut complexifier l’évaluation. Ces réseaux peuvent avoir leur propre démarche d’évaluation, et la transmission des données recueillies n’est pas systématique. De plus, les adhérents bénéficiant de consultations en tabacologie ne sont pas toujours identifiés comme étant orientés depuis Je t’aime mon cœur vers le réseau en question, ce qui constitue un angle mort en termes d’évaluation.
Évolutions du projet
Depuis 2009, le programme a connu de nombreuses évolutions. Les évolutions les plus notables ont été principalement initiées par l’un des financeurs originels, qui s’est par la suite désengagé du programme, en 2019.
Ainsi, la durée de suivi du programme était initialement de 12 mois, avant d’être réduite à 6 mois en 2012, suite à la demande d’un (ex-)financeur du programme de diminuer le nombre de consultations proposées aux adhérents avec chaque professionnel de la cellule éducative. Si à court terme, cela a entraîné des difficultés d’ajustement du programme, sur le long-terme, il est apparu que cela permettait de limiter les abandons des adhérents au cours du programme.
De plus, au démarrage du projet, un axe de mobilisation, « d’aller vers » et d’accompagnement (par exemple, en les véhiculant) des publics les plus précaires était inclus, grâce à un partenariat avec l’UDAF. En 2014, la décision d’un (ex-)financeur de cesser de subventionner cet axe a entraîné sa suspension. La mobilisation de ces publics était complexe, de nombreux freins à leur accessibilité au programme ayant été identifiés. Malgré la suspension de cet axe, le programme n’a pas perdu sa vocation à agir sur le gradient social de santé et réduire les inégalités sociales et territoriales de santé. Cette année-là, le programme s’est également étendu à deux nouveaux territoires, amenant à six le nombre de territoires dans lesquels il est implanté.
La relation avec le·s financeur·s, ainsi que la durée et la prévisibilité des financements impactent fortement les orientations et le déroulement du programme. Des financements pérennes facilitent la planification du programme et de ses évolutions, notamment à long terme, et favorisent le maintien de l’implication des différentes parties prenantes (comité scientifique, professionnels…) au fil des ans.
Principaux enseignements
Résultats observés
Changements perçus apportés par le programme sur le territoire
- Je t’aime mon cœur apporte aux différents acteurs une meilleure interconnaissance des professionnels, structures et dispositifs existants. Cela renforce ainsi les collaborations et partenariats, et insuffle une dynamique territoriale. Pour les professionnels, notamment des cellules éducatives, cela améliore également leur propre implantation sur le territoire.
- Le programme permet également le renforcement de la pluridisciplinarité : certains professionnels des cellules éducatives perçoivent davantage la complémentarité des différents suivis offerts avec l’accompagnement qu’ils proposent (par exemple, l’intérêt d’un suivi psychologique dans le cadre du travail en diététique), et n’hésitent pas à promouvoir leurs collègues d’autres disciplines auprès de leurs patients.
- Une évolution des pratiques des professionnels des cellules éducatives est constatée dans leur posture au quotidien, dans l’accueil de l’ensemble de leurs patients, et non seulement des adhérents (ex. entretien motivationnel, pratiques davantage adaptées au gradient social des patients).
Changements perçus apportés par le programme aux adhérents
L’évaluation réalisée par la coordinatrice Ireps, se basant sur les données recueillies par les infirmières coordinatrices lors des entretiens de suivi T2 et T3, met en évidence que six mois après la fin du suivi du programme, de nombreux adhérents maintiennent les résultats positifs apportés (comportements protecteurs, sentiment d’efficacité personnelle renforcé…). Ces résultats suggèrent qu’une offre adaptée aux besoins et un suivi basé sur l’entretien motivationnel, c’est-à-dire se centrant sur l’adhérent, s’appuyant sur ses forces, ses envies, ses capacités et sur son environnement, en prenant en compte ses contraintes, permet un changement à long terme.
Freins et leviers
Divers freins et leviers quant à l’implantation du programme Je t’aime mon cœur ont été identifiés, grâce à l’expérience accumulée au cours de ces 12 années de mise en œuvre :
- La nécessité d’établir une bonne cartographie du territoire au préalable et tout au long de l’implantation apparait comme un levier déterminant. Cela implique notamment :
- d’identifier les forces vives du territoire, sur lesquelles s’appuyer pour recruter les professionnels des cellules éducatives, communiquer sur le programme auprès des habitants, orienter les patients vers le programme… ;
- de se coordonner avec les acteurs locaux (professionnels, réseaux de santé, associations, programmes…), et de s’inscrire en complémentarité. Il s’agit de travailler en collaboration et non en concurrence. Ainsi, dès l’implantation du programme sur un nouveau territoire, il est primordial de co-construire son déploiement avec les acteurs locaux identifiés.
- de caractériser le territoire : données épidémiologiques (indicateurs socio-économiques, indicateurs de mortalité et de morbidité lié aux maladies neurocardiovasculaires), caractéristiques géospatiales, facteurs de différenciation historiques, culturels et sociaux…
- d’identifier grâce à une revue de littérature : d’une part, les critères d’efficacité des interventions de réduction des facteurs de risque de maladie neurocardiovasculaire ; et d’autre part, des programmes sur cette thématique et/ou mobilisant des stratégies similaires, réalisés dans d’autres territoires, voire à l’international. Cela, afin d’argumenter et légitimer les stratégies mobilisées dans le cadre du programme, voire de les faire évoluer, notamment dans l’optique d’une future implantation sur de nouveaux territoires, qu’ils présentent ou non des caractéristiques différentes (ex. urbains plutôt que ruraux).
- Des permanences délocalisées ont été mises en œuvre sur certains territoires pour favoriser l’accessibilité géographique. Celles-ci impliquent cependant une logistique complexe (ex. temps et frais de déplacement des professionnels des cellules éducatives plus élevés, professionnels moins présents et disponibles sur le site principal), et sont donc difficiles à maintenir. C’est toutefois une stratégie qu’il est souhaité de renforcer dans le cadre de Je t’aime mon cœur.
- Les employeurs des infirmières coordinatrices peuvent constituer un facteur favorisant ou freinant, selon leur posture vis-à-vis du programme. Par exemple : mise à disposition d’un véhicule de service ou remboursement des frais de déplacement lorsque celle-ci va à la rencontre des médecins pour les mobiliser ; prévoir un remplacement de l’infirmière durant ses plages horaires consacrées au programme…
- Deux facteurs clés ont été identifiés pour favoriser la stabilité des équipes des cellules éducatives, et ces constats sont appuyés par la littérature scientifique (cf. Huyghebaert, 2015) :
- la capacité à s’auto-déterminer des professionnels : pouvoir être force de proposition, se sentir écoutés et partie prenante quant aux orientations, adaptations et évolutions du programme ;
- la valorisation des professionnels, notamment via une rémunération qui leur paraît juste. Ainsi, une revalorisation des salaires des infirmières a été réalisée en 2020 suite au Ségur de la santé, et les prix des consultations des psychologues et diététicien·ne·s ont été revalorisés respectivement en 2017 et 2020 (soit seulement 8 ans et 11 ans après le début du programme).
Modalités d’action
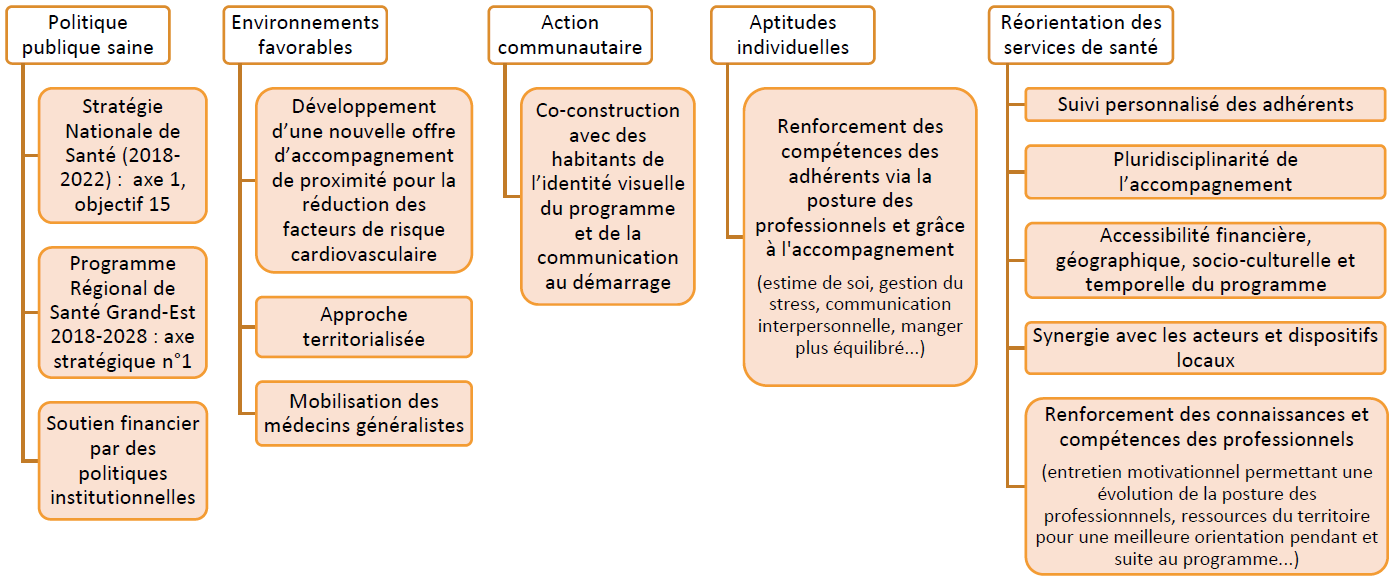
Ce schéma décrit les actions développées dans le cadre de ce programme afin de mettre en exergue leurs contributions aux cinq axes de la promotion de la santé définis par la charte d’Ottawa.
[1] INSERM-CépiDc. Interrogation des données sur les causes de décès de 1980 à 2016. Paris : Inserm, sd. En ligne : http://cepidc-data.inserm.fr/inserm/html/index2.htm
[2] Plus d’informations sur les programmes ETP initiaux et de suivi, In : Education thérapeutique du patient : comment la proposer et la réaliser ? La Plaine-Saint-Denis : Haute Autorité de santé, 2007, 8 p. (Recommandations). En ligne : https://www.has-sante.fr
/upload/docs/application/pdf/etp_-_comment_la_proposer_et_la_realiser_-_recommandations_juin_2007.pdf
[3] « Le gradient social de santé décrit le phénomène par lequel ceux qui sont au sommet de la pyramide sociale jouissent d’une meilleure santé que ceux qui sont directement en-dessous d’eux, qui eux-mêmes sont en meilleure santé que ceux qui sont juste en-dessous et ainsi de suite jusqu’aux plus bas échelons. » – Black D, Morris J, Smith C, Townsend P. Inequalities in Health: report of a Research Working Group. London : Department of Health and Social Security, 1980, np. En ligne : https://www.sochealth.co.uk/national-health-service/public-health-and-wellbeing/poverty-and-inequality/the-black-report-1980/


